O chorobie
Czym jest zakażenie HPV?
HPV (Human Papilloma Virus) jest nazwą ludzkiego wirusa brodawczaka. HPV jest czynnikiem wywołującym raka szyjki macicy i odbytu u kobiet oraz raka jamy ustnej, gardła, odbytu i prącia u mężczyzn.
Wyróżnia się 150 typów HPV, wśród których 40 wywołuje zmiany: skórne, w okolicy narządów płciowych oraz innych okolic ciała. Wyróżniono typy wirusa wysoce onkogenne i o małym ryzyku onkogennym.
W zależności od typu wirusa oraz lokalizacji zmian, zakażenia HPV mogą przebiegać pod postacią:
- łagodnych zmian naskórka (brodawki, brodawczaki);
- łagodnych zmian nabłonka wielowarstwowego błon śluzowych (brodawki i brodawczaki narządów płciowych, kłykciny kończyste);
- przednowotworowych zmian okolic narządów płciowych (szyjki macicy, sromu i pochwy, odbytu) ;
- nowotworowych zmian szyjki macicy i odbytu.
Zakażenia HPV szerzą się drogą płciową, do zakażenia dochodzi najczęściej w początkowym okresie po rozpoczęciu aktywności seksualnej.
Okres wylęgania wynosi od 1 do 6 miesięcy. Okres zakaźności dotyczy czasu utrzymywania się zmian chorobowych.
W jaki sposób wirus powoduje powstanie raka szyjki macicy?
Typy HPV 6 i HPV 11 (wirusy o małym ryzyku onkogennym) odpowiedzialne są za ponad 90% przypadków brodawek płciowych i brodawek okolic odbytu (tzw. kłykciny kończyste) oraz dużej części zmian brodawczakowatych w jamie ustnej.
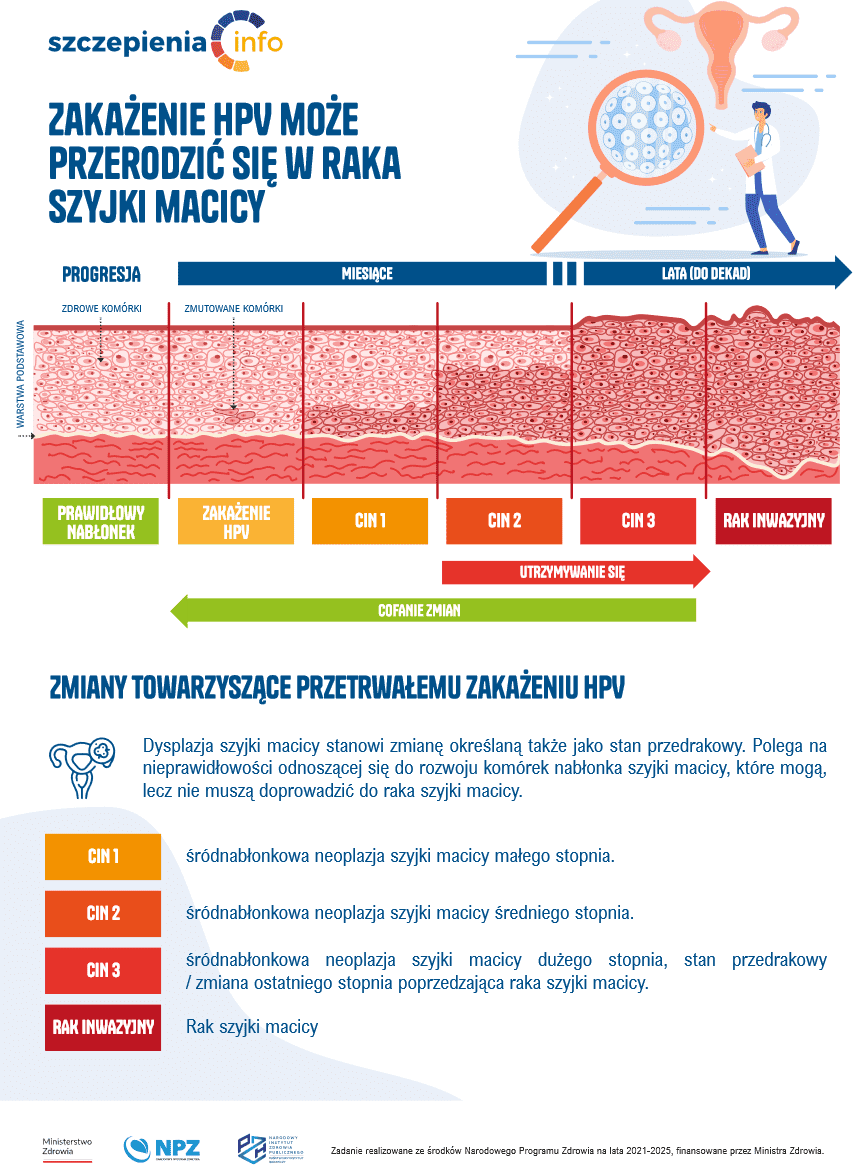
HPV wywołują zmiany w komórkach nabłonka wielowarstwowego płaskiego szyjki macicy. Przewlekłe zakażenie wysoce onkogennymi typami HPV prowadzi do śródbłonkowej neoplazji szyjki macicy CIN i w konsekwencji rozwoju raka płaskonabłonkowego szyjki macicy.
Trzy najczęściej występujące typy HPV-16, HPV-18 i HPV-45 wysoce onkogenne są odpowiedzialne za 75% przypadków raka płaskonabłonkowego szyjki macicy, 90% przypadków raka gruczołowego szyjki macicy i większość przypadków zmian przednowotworowych w postaci śródbłonkowej neoplazji szyjki macicy (CIN2 oraz CIN3). Typy HPV-16 i HPV-18 są odpowiedzialne za 80% przypadków raka płaskonabłonkowego sromu i pochwy oraz ponad 90% przypadków raka odbytu.
Światowa Organizacja Zdrowia (WHO) uznała typy HPV-16 i HPV-18 za czynnik rakotwórczy dla człowieka.
Jakie są objawy zakażenia HPV?
Objawy:
- brodawki stóp, brodawki zwykłe, brodawki płaskie, brodawki młodzieńcze krtani;
- brodawki w okolicach narządów płciowych oraz odbytu tzw. kłykciny kończyste;
- zmiany przednowotworowe żeńskich narządów płciowych (szyjki macicy, sromu i pochwy);
- rak szyjki macicy.
Powikłania:
Wśród 1 000 000 kobiet zakażonych typem HPV wysoce onkogennym, u 8 000 kobiet dochodzi do rozwoju raka, a u 1600 kobiet rozwija się inwazyjna postać raka.
Śmiertelność raka szyjki macicy oceniana jest na poziomie 50%.
Szczepienie przeciw HPV jest zalecane u:
- dziewcząt i chłopców w wieku 9 lat i więcej, powszechne programy szczepień przeciw HPV dotyczą najczęściej nastolatek i nastolatków w wieku 11-13 lat,
- osób w wieku do 26 lat, które wcześniej nie były zaszczepione,
- do rozważenia szczepienie osób w wieku 27-45 lat, wcześniej nie zaszczepionych, które mogą odnieść korzyść ze szczepienia.
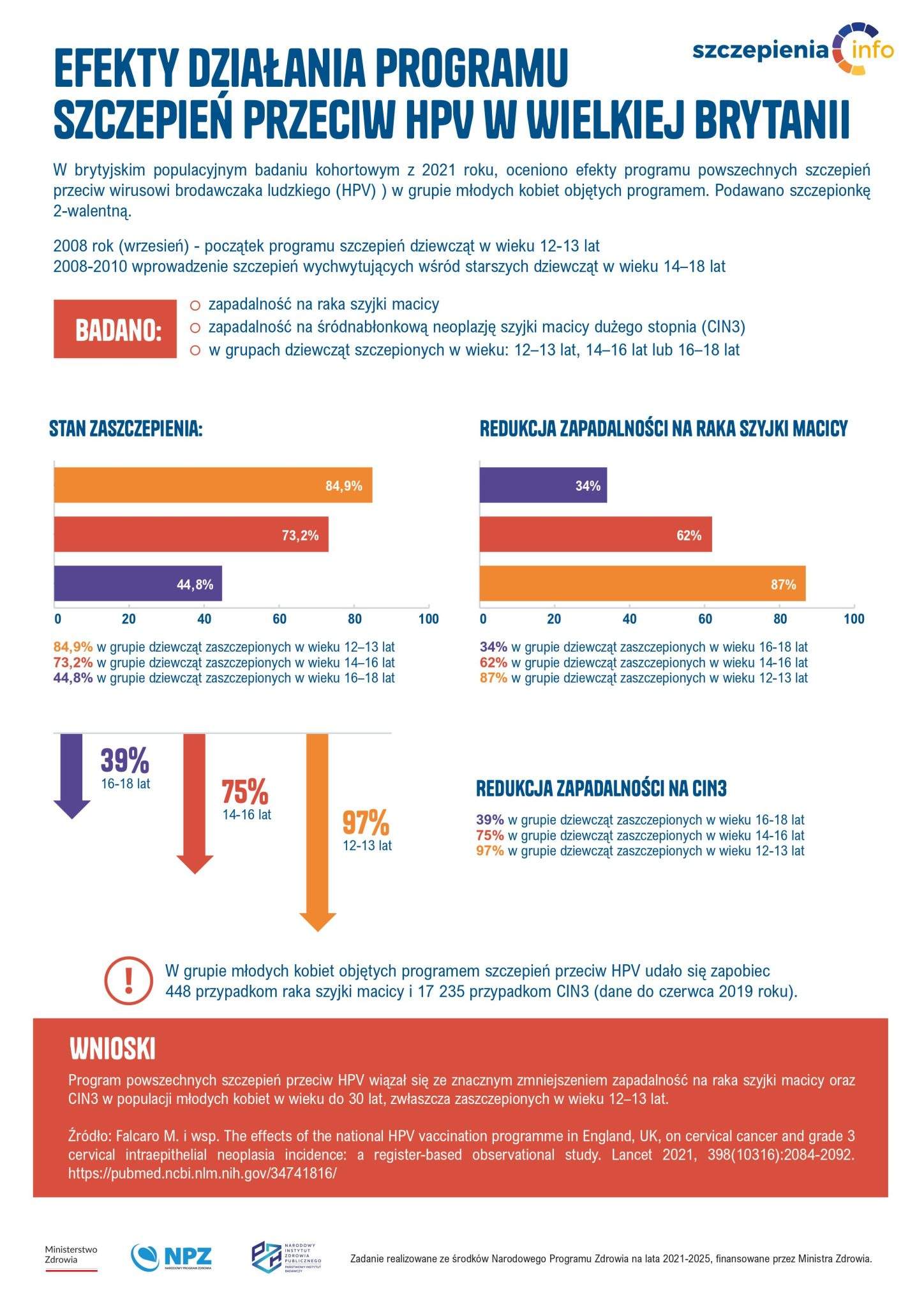
Szczepionka jest najskuteczniejsza w grupie dziewcząt i kobiet, które przed szczepieniem nie były zakażone HPV. Najwyższą skuteczność szczepionki obserwujemy w grupie młodych nastolatek przed inicjacją seksualną. Nie ustalono, czy istnieje potrzeba podania dawki uzupełniającej. Przypuszczalnie poziom przeciwciał ochronnych może utrzymywać się kilkadziesiąt lat.
Szczepienie przeciw HPV jest wymieniane w Polskim Programie Szczepień Ochronnych jako szczepienie zalecane (odpłatne). Wiele gmin i samorządów refunduje szczepionkę nastoletnim dziewczętom w ramach bezpłatnych programów samorządowych.
Schemat szczepienia przeciw HPV:
- Szczepionka dwuwalentna (HPV-2): cykl szczepień nastolatków w wieku 9-14 lat składa się z 2 dawek, druga dawka podana w odstępie od 5 do 13 miesięcy po podaniu pierwszej dawki. Jeżeli drugą dawkę szczepionki podano wcześniej niż 6 miesięcy od pierwszej, konieczne jest podanie trzeciej dawki. Cykl szczepień nastolatków w wieku 15 lat i więcej składa się z 3 dawek podanych w odstępie 0, 1, 6 miesięcy.
- Szczepionka czterowalentna (HPV-4): cykl szczepień nastolatków w wieku 9-14 lat składa się z 2 dawek, druga dawka podana w odstępie od 5 do 13 miesięcy po podaniu pierwszej dawki. Jeżeli jednak drugą dawkę szczepionki podano wcześniej niż 5 miesięcy od pierwszej, konieczne jest podanie trzeciej dawki. Cykl szczepień nastolatków w wieku 15 lat i więcej składa się z 3 dawek podanych w odstępie 0, 2, 6 miesięcy. Wszystkie dawki należy podać w ciągu 1 roku.
- Szczepionka dziewięciowalentna (HPV-9): cykl szczepień nastolatków w wieku 9-14 lat składa się z 2 dawek, druga dawka podana w odstępie od 5 do 13 miesięcy po podaniu pierwszej dawki. Jeżeli jednak drugą dawkę szczepionki podano wcześniej niż 5 miesięcy od pierwszej, konieczne jest podanie trzeciej dawki. Cykl szczepień nastolatków w wieku 15 lat i więcej składa się z 3 dawek podanych w odstępie 0, 2, 6 miesięcy. Wszystkie dawki należy podać w ciągu 1 roku. Osoby wcześniej szczepione wg. 3 dawkowego schematu szczepionką HPV-4 mogą otrzymać kolejne dawki szczepionki HPV-9.
Szczepionki przeciw HPV podawane są domięśniowo.
Nie określono, czy istnieje potrzeba podania dawki przypominającej.
Źródło: szczepienia.pzh.gov.pl


- w przychodni Podstawowej Opieki Zdrowotnej (POZ),
- przez infolinię +48 800 100 101 (w godzinach od 8:00 do 18:00),
- przez Internetowe Konto Pacjenta (IKP).
W powszechnym programie szczepień przeciw HPV bezpłatnie dostępne są 2 szczepionki:
- szczepionka o nazwie Cervarix,
- szczepionka o nazwie Gardasil 9.
Tak. Można wybrać jedną z dwóch dostępnych szczepionek, Cervarix lub Gardasil9.
14. Ile dawek szczepionki podajemy?
Podajemy 2 dawki szczepionki, z zachowaniem odstępu od 6 do 12 miesięcy między dawkami.
15. Czy potrzebne są dawki przypominające w schemacie szczepienia przeciw HPV?
Nie. Nie ma potrzeby podawania dawek przypominających szczepionek przeciw HPV.
16. Czy schematy szczepienia przeciw HPV dwóch dostępnych w powszechnym programie szczepień preparatów są różne ?
Schemat szczepienia preparatu 2-walentnego Cervarix i 9-walentnego Gardasil9 u dziewcząt i chłopców po ukończeniu 11 roku życia, do ukończenia 14 roku zycia obejmuje podanie dwóch dawek szczepionki. Odstępy między dawkami są takie same.
17. Czy można stosować mieszane schematy szczepienia, z użyciem różnych preparatów?
Nie. Schemat szczepienia przeciw HPV należy zrealizować z użyciem tego samego preparatu.
18. Czy nastolatce/nastolatkowi, która/który po podaniu pierwszej dawki ukończył 14 lat, przysługuje bezpłatnie druga dawka szczepionki?
Tak. Program przewiduje zakończenie dwudawkowego schematu szczepienia po ukończeniu 14 lat, jeżeli pierwsza dawka została podana do dnia poprzedzającego 14. urodziny.
19. Czy nastolatce/nastolatkowi, która/który po podaniu pierwszej dawki przekroczył zalecany odstęp 6-12 miesięcy i w tym czasie ukończył 14 lat, przysługuje bezpłatnie druga dawka szczepionki?
Tak. Program przewiduje zakończenie dwudawkowego schematu szczepienia po ukończeniu 14 lat, jeżeli pierwsza dawka została podana do dnia poprzedzającego 14. urodziny. Dotyczy to również sytuacji kiedy odstęp pomiędzy dawkami z różnych przyczyn jest dłuższy niż zalecany 6-12 miesięcy.
Należy kontynuować przerwany schemat szczepienia. Nie ma potrzeby powtarzania szczepienia od początku.
21. Czy z programu bezpłatnych szczepień przeciw HPV może skorzystać osoba, która, została zaszczepiona pierwszą dawką szczepionki odpłatnie?
Tak. Dotyczy to sytuacji, kiedy pierwsza dawka szczepionki została podana dziecku w wieku 12 lub 13 lat odpłatnie w 2023 roku, jeszcze przed rozpoczęciem powszechnego programu szczepień.
22. Czy w ramach dwudawkowego schematu szczepienia można bezpłatnie podać dawki szczepionki różnych producentów?
Nie zaleca się mieszania dawek różnych szczepionek przeciw HPV w jednym schemacie szczepienia.
23. Czy pomimo szczepienia przeciw HPV może dojść do zakażenia HPV?
Żadna z dostępnych szczepionek nie zapewnia ochrony przed wszystkimi typami HPV, więc może dojść do zakażenia typami nie zawartymi w szczepionce. Jednak szczepienie znacznie zmniejsza ryzyko zakażenia wysoce onkogennymi typami HPV związanymi z rozwojem raka szyjki macicy oraz innych chorób nowotworowych.
24. Jak zbudowane są szczepionki przeciw HPV?
Szczepionki przeciw HPV opracowano z wykorzystaniem zaawansowanych technologii rekombinacji DNA. Zawierają cząstki wirusopodobne – fragmenty osłonki białkowej wirusa, bez wirusowego materiału genetycznego.
25. Czy może dojść do zakażenia HPV na skutek szczepienia?
W składzie szczepionek przeciw HPV nie ma wirusa zdolnego do namnażania się i zakażania, a jedynie cząstki wirusopodobne. Nie istnieje więc ryzyko zakażenia.
26. Czy szczepionki przeciw HPV są bezpieczne?
Tak. Szczepionki przeciw HPV są bezpieczne i dobrze tolerowane. Na świecie od ponad 15 lat podano już kilkaset milionów dawek szczepionek przeciw HPV. Bezpieczeństwo szczepionek przeciw HPV jest dokładnie monitorowane od 2006 roku, kiedy wprowadzono na rynek pierwszą szczepionkę. Mamy mocne dowody naukowe potwierdzające dobry profil bezpieczeństwa szczepionek przeciw HPV. Badań jest tak dużo, że można wręcz powiedzieć, że szczepionki przeciw HPV należą do najwnikliwiej przebadanych pod względem bezpieczeństwa preparatów szczepionkowych.
27. Jakie ryzyko związane jest ze szczepieniem przeciw HPV?
Po szczepieniu przeciw HPV podobnie jak po każdym innym szczepieniu, podaniu leku, a nawet suplementu diety, mogą wystąpić działania niepożądane. Mają charakter przemijający, krótkotrwały (ustępują po 1-2 dniach) i obejmują zwykle reakcje w miejscu wkłucia (ból, zaczerwienienie, obrzęk) oraz reakcje o charakterze ogólnym – uczucie zmęczenia, bóle głowy, bóle mięśni, ból brzucha, nudności, wymioty. Ciężkie działania niepożądane występują niezwykle rzadko, występują pod postacią ciężkiej reakcji alergicznej (reakcji anafilaktycznej).
28. Czy szczepieniu przeciw HPV towarzyszą omdlenia?
Szczepienia przeciw HPV wykonuje się głównie u nastolatków, a w tej grupie wiekowej częściej niż w innych obserwuje się omdlenia, związane głównie ze strachem przed ukłuciem. Ryzyko omdlenia związanego z lękiem i stresem towarzyszącym wstrzyknięciu jest w tym przypadku podobne do ryzyka obserwowanego przy podawaniu innych szczepionek w tym wieku.
29. Czy po szczepieniu przeciw HPV potrzebny jest dzień wolny?
Nie. Nie spodziewamy się po szczepieniu przeciw HPV niepożądanych objawów poszczepiennych, które wymagałyby pozostania w domu.
30. Czy w krótkim czasie po szczepieniu można planować różne aktywności?
Można. Nie ma powodu, aby ze względu na szczepienie przeciw HPV zmieniać tryb życia.
31. Czy po szczepieniu przeciw HPV mogą wystąpić odległe w czasie działania niepożądane?
Obawy o odległe w czasie skutki działania szczepionek przeciw HPV są nieuzasadnione. Na świecie zaszczepiono setki milionów nastolatek/nastolatków i nie występują u nich oddalone w czasie działania niepożądane. Z wyników badań nad bezpieczeństwem różnych rodzajów szczepionek wiemy, że działania niepożądane, jeżeli występują, dotyczą bliskiego czasu po szczepieniu.
32. Kogo nie można zaszczepić przeciw HPV?
Trwałym przeciwwskazaniem do szczepienia przeciw HPV jest wystąpienie w przeszłości ciężkiej reakcji alergicznej (w tym anafilaksji): na jakikolwiek składnik szczepionki lub po poprzedniej dawce szczepionki.
33. Jak można zgłosić wystąpienie niepożądanego odczynu poszczepiennego po szczepieniu przeciw HPV?
Niepożądany odczyn poszczepienny (NOP) po szczepieniu przeciw HPV można zgłosić w podobny sposób jak NOP po innych szczepieniach. Jeżeli rodzic zauważy niepokojące objawy u zaszczepionego dziecka, powinien zgłosić się do lekarza, który na podstawie oceny stanu zdrowia dziecka podejmuje decyzję o zasadności zgłoszenia NOP za pośrednictwem Inspekcji Sanitarnej. Każdy zainteresowany może również zgłosić podejrzenie NOP bezpośrednio do Urzędu Rejestracji Produktów Leczniczych Wyrobów Medycznych i Produktów Biobójczych.
34. Czy każdy niepokojący objaw po szczepieniu należy zgłosić lekarzowi?
Tak, wszystkie niepokojące objawy należy zgłosić swojemu lekarzowi rodzinnemu. Lekarz po badaniu stwierdzi, czy jest to niepożądany odczyn poszczepienny (NOP) i czy wymaga jakiegoś postępowania.
35. Czy po szczepieniu, jeżeli wystąpi NOP mogę ubiegać się o odszkodowanie z Funduszu Kompensacyjnego?
Tak. W przypadku wystąpienia ciężkiego działania niepożądanego po szczepieniu przeciw HPV można ubiegać się o odszkodowanie z Funduszu Kompensacyjnego.
36. Jak działają szczepionki przeciw HPV?
Szczepionki przeciw HPV należą do szczepionek przeciwwirusowych. Chronią przed zakażeniem ludzkim wirusem brodawczaka (HPV). Po podaniu szczepionki organizm wytwarza przeciwciała, które w przypadku kontaktu z HPV opłaszczają wirusa i uniemożliwiają jego wniknięcie do komórek nabłonka. Szczepionka uruchamia też mechanizm służący zapewnieniu długotrwałej odporności komórkowej.
37. Jak długo utrzymuje się odporność po szczepieniu przeciw HPV?
Odporność po szczepieniu przeciw HPV jest długotrwała. U zaszczepionych osób w badaniach klinicznych oceniany jest poziom swoistych przeciwciał, który utrzymuje się dłużej niż po naturalnym zakażeniu HPV, co najmniej kilkanaście lat.
38. Czy w przypadku szczepionek przeciw HPV przeprowadzono wystarczające badania kliniczne przed ich dopuszczeniem do obrotu?
Tak. Szczepionki zarejestrowano na podstawie danych dotyczących bezpieczeństwa i immunogenności tzn. zdolności do wytwarzania przeciwciał jako odpowiedzi układu odpornościowego. Natomiast nie było możliwości oceny skuteczności w postaci ochrony przed rozwojem stanów przedrakowych/raka, bo proces ten trwa latami.
Po wprowadzeniu szczepionek na rynek prowadzone są dalsze badania i obserwacje mające na celu ocenę rzeczywistej skuteczności (spadku zachorowalności na choroby wywoływane przez HPV) oraz długości utrzymywania się ochrony.
39. Dlaczego w czasie dopuszczenia szczepionek przeciw HPV do obrotu nie oceniano ich wszystkich efektów klinicznych?
Ze względu na specyfikę chorób wywoływanych przez HPV, na efekty kliniczne szczepienia musielibyśmy czekać długie lata (podobnie jak przy naturalnym zakażeniu zwykle muszą upłynąć długie lata, aż w wyniku przetrwałego zakażenia HPV rozwiną się stany przedrakowe, tzw. dysplastyczne, a następnie rak). Stąd też ochrona przed wystąpieniem stanów przednowotworowych jest jednoznaczna z ochroną przed wystąpieniem raka szyjki macicy. W prowadzonych już kilkanaście lat badaniach obserwujemy korzystne efekty w zapobieganiu określonym stanom przednowotworowym, co przekłada się na naszą dobrą wiedzę na temat skuteczności tych szczepionek.
Badania nad długotrwałą ochroną poszczepienną trwają nieprzerwanie i przedłuża je każdy kolejny rok obecności szczepionki na rynku.
40. Jak przygotować nastolatkę/nastolatka do szczepienia przeciw HPV?
Nastolatki mogą obawiać się szczepienia ze względu na czekające ich ukłucie. Najlepszym sposobem jest odwrócenie uwagi od szczepienia, strzykawki i igły.
41. Kto kwalifikuje do szczepienia przeciw HPV?
Do szczepień przeciw HPV może kwalifikowac lekarz.
42. Dlaczego powszechny program szczepień przeciw HPV obejmuje również chłopców?
Wirus HPV powoduje powszechne zakażenia przenoszone drogą kontaktów seksualnych. Zakażenia HPV dotyczą obu płci. Nowotwory złośliwe i choroby związane z zakażeniem HPV u mężczyzn obejmują: raka prącia, raka odbytu, raka głowy i szyi, a także brodawki narządów płciowych (kłykciny kończyste). Szczepienie przeciw HPV zapobiega zakażeniu się HPV, a w dalszej perspektywie chroni przed wystąpieniem chorób związanych z HPV. Zaszczepieni mężczyźni nie będąc nosicielami wirusa HPV, przerywają łańcuch zakażenia HPV, co pomaga zmniejszyć również liczbę przypadków raka szyjki macicy oraz innych nowotworów wywołanych przez HPV wśród kobiet.
43. Czy nastolatkę/nastolatka trzeba specjalnie przygotować do szczepienia?
Szczepienie przeciw HPV nie wymaga specjalnego przygotowania. Osoba szczepiona nie powinna być w trakcie ostrej infekcji z gorączką lub zaostrzenia choroby przewlekłej. Nie jest wymagane wykonywanie żadnych dodatkowych badań przed szczepieniem.
44. Czy przed szczepieniem przeciw HPV należy wykonać jakieś badania?
Nie. Podobnie, jak w przypadku innych szczepień nie ma potrzeby wykonywania żadnych badań. Nie trzeba wykonywać testów na HPV, testu ciążowego, badania ginekologicznego, badania cytologicznego. Przy okazji kwalifikacji do szczepienia lekarz może zalecić wizytę u ginekologa i wykonanie cytologii (jako elementy profilaktyki), ale badania te nie są wymagane przed szczepieniem.
45. Czy nastolatka może być szczepiona w trakcie menstruacji?
Tak. Miesiączka nie jest powodem do odkładania szczepienia przeciw HPV.
46. Czy szczepienie przeciw HPV zwalnia z wizyt u ginekologa i wykonywania badań cytologicznych?
Nie. Żadna szczepionka przeciw HPV nie chroni przed wszystkimi typami wirusa, dlatego nadal potrzebne są inne formy profilaktyki raka szyjki macicy, czyli okresowe badanie ginekologiczne i cytologia w celu wczesnego wykrycia i leczenia zmian, które mogłyby doprowadzić do rozwoju raka.
47. Czy nastolatce/nastolatkowi w czasie tej samej wizyty szczepiennej można podać szczepionkę przeciw HPV oraz inną szczepionkę?
Nastolatkom zalecane są różne szczepionki, m.in. obowiązkowa szczepionka przeciw błonicy, tężcowi i krztuścowi (dTap), zalecana bezpłatna szczepionka przeciw COVID-19, zalecane odpłatne lub refundowane szczepionki przeciw grypie, meningokokom. Podanie nawet kilku szczepionek nastolatkowi, nie stanowi zagrożenia, ani „obciążenia” układu odpornościowego. Aby ograniczyć liczbę wizyt szczepiennych można w trakcie jednej wizyty wykonać więcej niż jedno szczepienie.
48. Czy konieczny jest odstęp pomiędzy szczepieniem przeciw HPV a innymi szczepieniami?
Nie. Szczepienie przeciw HPV można podać w dowolnym momencie przed i po podaniu innych szczepień. Nie ma konieczności zachowania określonego odstępu.
49. Czy szczepienie przeciw HPV można wykonać również u osób dorosłych?
Tak, szczepienie zalecane jest także młodym dorosłym. Co prawda, u osób w tym wieku mogło już dojść do zakażenia jakimś typem HPV, ale biorąc pod uwagę, że mogą się one zakazić w przyszłości innym typem lub zakazić ponownie tym samym, odporność uzyskana na skutek szczepienia może je uchronić przed chorobami wywołanymi przez HPV. Zatem odniosą korzyść ze szczepienia, choć jego skuteczność może być mniejsza. Schemat szczepienia składa się wtedy z 3 dawek.
Źródło: szczepienia.pzh.gov.pl/faq/50-pytan-i-odpowiedzi-o-bezplatnych-szczepieniach-przeciw-hpv-dla-rodzicow-nastolatkow/
Uwaga: Nie wszystkie sposoby zapisania na szczepienie przeciw HPV mogą działać. Aktualne na listopad/grudzień 2024r. O wszystko pytaj swojego lekarza POZ.

Poniżej do pobrania "Przewodnik po szczepieniach przeciw HPV dla rodziców i nastolatków" w formacie *.pdf.




Czy szczepionki przeciw HPV objęte są refundacją?
Pierwszą szczepionką przeciw ludzkiemu wirusowi brodawczaka (HPV) objętą refundacją jest szczepionka przeciw HPV typu 16 i 18 o nazwie Cervarix.
Refundacja obejmuje wszystkie zarejestrowane wskazania: u osób od ukończenia 9. roku życia do profilaktyki zmian przednowotworowych narządów płciowych i odbytu (szyjki macicy, sromu, pochwy i odbytu) oraz raka szyjki macicy i raka odbytu związanych przyczynowo z określonymi onkogennymi typami wirusa brodawczaka ludzkiego (HPV).
W praktyce oznacza to, że pacjenci mogą kupić preparat za 50% odpłatnością we wszystkich zarejestrowanych wskazaniach. Szczepionka Cervarix jest dostępna od 1 listopada 2021 roku w aptece z dopłatą pacjenta – 138,18 zł za dawkę szczepionki (przy cenie detalicznej leku 276,36 zł.).
Jednocześnie w aplikacji gabinet.gov.pl została udostępniona funkcjonalność e-Karty Szczepień, umożliwiająca potwierdzenie, w elektronicznej dokumentacji medycznej pacjenta, wykonanie szczepienia przeciw HPV. Wpis o wykonaniu szczepienia przeciw HPV do e-Karty Szczepień zostanie odnotowany w Internetowym Koncie Pacjenta osoby poddanej szczepieniu lub w IKP opiekuna ustawowego.
Szczepionka Cervarix należy do grupy szczepionek inaktywowanych (zabitych). Zawiera białka L1 wirusa brodawczaka ludzkiego typu 16 i 18 w postaci niezakaźnych cząstek wirusopodobnych (virus-like particles – VLP) uzyskiwane z wykorzystaniem technologii rekombinacji DNA (system ekspresji bakulowirusa). Zawiera adiuwant uwodniony wodorotlenek glinu (Al(OH) oraz innowacyjny adiuwant AS04, zawierający 3-O-deacylo-4’-monofosforylolipid A (MPL).
Cervarix został zarejestrowany w procedurze centralnej w krajach Unii Europejskiej w 2007 roku po ocenie jakości, bezpieczeństwa i skuteczności szczepionki przez Europejską Agencję Leków.
Osobom w wieku od 9 do 14 lat włącznie (do 15 urodzin) zalecane jest podanie 2 dawek w odstępie od 5 do 13 miesięcy. U osób w wieku 15 lat i powyżej zalecane są trzy dawki podawane w 0, 1 i 6 miesiącu.
Najczęstszym działaniem niepożądanym obserwowanym po podaniu szczepionki był ból w miejscu podania w nasileniu od łagodnego do umiarkowanego, który nie utrzymywał się długo.
Źródło: szczepienia.pzh.gov.pl